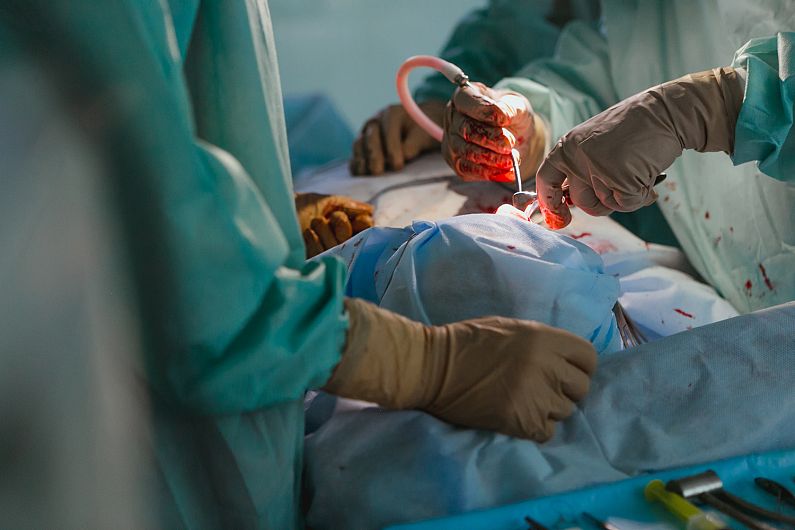
Donarea de organe: de la indiferență la o nouă șansă la viață
Subiectul privitor la donarea, prelevarea sau transplantul de organe ajunge parcƒÉ tot mai rar √Æn aten»õia opiniei publice, at√¢t la nivel na»õional, cu at√¢t mai pu»õin la nivel jude»õean. Asta cu toate cƒÉ, la fel ca √Æn donarea de s√¢nge, ar trebui sƒÉ vorbim de vie»õile omene»ôti care primesc »ôansa unui nou √Ænceput. La nivelul jude»õului Covasna, din 2013, de c√¢nd Spitalul Jude»õean a primit avizarea ca Centru de Prelevare a organelor, au avut loc √Æn jur de 6 sau 7 cazuri. Cam o prelevare de organe pe an. Iar statistica este fƒÉcutƒÉ ‚ÄûdupƒÉ ureche‚Äù, cu aproxima»õie, pentru cƒÉ nu existƒÉ un sistem de monitorizare transparent »ôi eficient.¬Ý
Sigur cƒÉ »ôtim cu to»õii cƒÉ sistemul de sƒÉnƒÉtate din Rom√¢nia are o mul»õime de ‚Äûbube‚Äù. Iar o astfel de anomalie este cea care prive»ôte donarea, prelevarea, transplantul de organe. √én condi»õiile √Æn care, potrivit statisticilor na»õionale, √Æn ultimii ani numƒÉrul donatorilor a scƒÉzut dramatic, informarea √Æn r√¢ndul popula»õiei pare sƒÉ fie inexistentƒÉ.¬Ý
√én √Æncercarea de a documenta materialul de fa»õƒÉ, am contactat Direc»õia de SƒÉnƒÉtate PublicƒÉ (DSP) Covasna, √ÆnsƒÉ reprezentan»õii institu»õiei ne-au precizat cƒÉ nu de»õin date privitoare la donatorii de organe, dar cƒÉ Spitalul Jude»õean ‚ÄûFogoly√°n Krist√≥f‚Äù din Sf√¢ntu Gheorghe ar avea √Æn derulare un program finan»õat de Ministerul SƒÉnƒÉtƒÉ»õii.¬Ý
‚ÄûLegat de prelevƒÉri, pot sƒÉ vƒÉ spun acum cƒÉ au fost 6 sau 7, nu »ôtiu exact, de c√¢nd am primit avizarea de Centru de Prelevare. Asta se referƒÉ la situa»õiile √Æn care pacientul care este internat √Æn spital este √Æntr-o fazƒÉ de comƒÉ, de moarte cerebralƒÉ »ôi dacƒÉ a avut aceastƒÉ op»õiune »ôi toate formularele legate de acest lucru sunt valabile, atunci se poate face prelevare de organe. Dar astea sunt pu»õine. O altƒÉ op»õiune este donarea de celule stem. (...) Ideea generalƒÉ este cƒÉ la nivelul »õƒÉrii, aceastƒÉ practicƒÉ nu este popularƒÉ, spre deosebire de »õƒÉri, ca Spania de exemplu, unde rata de donatori √Ænregistra»õi, dar »ôi de prelevƒÉri este mult mai mare. (...)¬Ý Ca generalitate, privind chestiunea aceasta, ce √ÆnseamnƒÉ transplant, ea trebuie dezvoltatƒÉ. DacƒÉ ne comparƒÉm cu alte state, atunci √Æn mod cert trebuie programe speciale la nivel na»õional. Plus cƒÉ, partea de prelevare »ôi donare ar trebui sƒÉ aibƒÉ o strategie‚Äù, ne-a declarat managerul Spitalului Jude»õean, Andr√°s-Nagy R√≥bert.¬Ý
3,5 donatori la un milion de locuitori¬Ý
Speciali»ôti √Æn domeniu spun cƒÉ de vinƒÉ pentru scƒÉderea dramaticƒÉ a numƒÉrului de donatori din ultimii ani ar fi criza de √Æncredere √Æn sistemul de sƒÉnƒÉtate. La nivelul Rom√¢niei existƒÉ 3,5 donatori la un milion de locuitori, de»ôi √Æn perioada 2013-2016 au fost √Ænregistra»õi un numƒÉr dublu, de 7 donatori la un milion de locuitori. Pe de altƒÉ parte, o altƒÉ vulnerabilitate a domeniului transplantului este numƒÉrul scƒÉzut de spitale care identificƒÉ donatorii »ôi se ocupƒÉ de prelevarea de organe ‚Äì la nivel na»õional din 40 de spitale acreditate sunt active doar 5 √Æn acest program, informeazƒÉ Agen»õia Na»õionalƒÉ de Transplant (ANT).¬Ý
‚ÄûReorganizarea Agen»õiei Na»õionale de Transplant cu scopul de a transparentiza »ôi eficientiza procedurile de transplant √Æncepe sƒÉ dea rezultate. Faptul cƒÉ √Æn ultima perioadƒÉ au fost efectuate mai multe prelevƒÉri pentru transplant este un semn ca suntem pe drumul cel bun. √én 2019, dintr-un numƒÉr de 76 de declarƒÉri de moarte cerebralƒÉ avem 31 de donatori reali, »ôi, dacƒÉ √Æn ianuarie ‚Äì februarie am avut doar 4 donatori, iatƒÉ cƒÉ din martie avem deja un numƒÉr de 27 de donatori. O cre»ôtere spectaculoasƒÉ √Æn contextul √Æn care am √Ænregistrat un regres √Æn anii anteriori‚Äù, spune dr. Tiberius-Marius BrƒÉdƒÉ»õan, secretar de stat √Æn Ministerul SƒÉnƒÉtƒÉ»õii, potrivit unui comunicat de presƒÉ publicat de ANT, cu prilejul Zilei Na»õionale a Transplantului din Rom√¢nia, marcatƒÉ la data de 2 iunie.¬Ý
P√¢nƒÉ la 31 mai 2019 s-au √Ænregistrat 31 de donatori pentru interven»õii de prelevare multiorgan.¬Ý La nivel na»õional au fost identificate 76 declarƒÉri de moarte cerebralƒÉ, √Æn 17 cazuri familia a refuzat donarea, √Æn celelalte 26 de cazuri, alte cauze medicale nu au permis prelevarea. ExistƒÉ un drum lung de la momentul declarƒÉrii mor»õii cerebrale p√¢nƒÉ la momentul finalizƒÉrii prelevƒÉrii multiorgan, a precizat dr. Radu Zamfir, directorul ANT, potrivit aceleia»ôi surse.¬Ý
S-au efectuat 21 de transplanturi de ficat de la donatori deceda»õi »ôi 4 interven»õii de ficat de la donatori √Æn via»õƒÉ, 53 de pacien»õi au beneficiat de transplant de rinichi, 26 de transplanturi renale fiind efectuate de la pacien»õi √Æn via»õƒÉ. S-au realizat, de asemenea √Æn primele 6 luni douƒÉ transplanturi de cord »ôi douƒÉ de plƒÉm√¢n »ôi au fost exportate doua grefe cardiace »ôi cinci grefe pulmonare cƒÉtre Eurotransplant. Totu»ôi, √ÆncƒÉ sunt sute de pacien»õi √Ænregistra»õi pe listele de a»ôteptare ale ANT care a»ôteaptƒÉ un telefon salvator, noteazƒÉ ANT.¬Ý
‚ÄûCazuri sunt. Sunt convins cƒÉ »ôi acum sunt √Æn spital, dar nu am o eviden»õƒÉ a acestor situa»õii care necesitƒÉ transplant, dar practic e o ni»ôƒÉ, din pacien»õii dializa»õi, ar putea intra √Æn programul de transplant. Sunt 120 de persoane dializate √Æn jude»õ, care ar avea nevoie. Problema este cƒÉ degeaba sunt liste de pacien»õi care ar putea beneficia de transplant, c√¢nd nu sunt persoane care sƒÉ fie donatori‚Äù, ne-a mai spus managerul Spitalului Jude»õean din Sf√¢ntu Gheorghe, Andr√°s-Nagy R√≥bert.¬Ý
Cum po»õi sƒÉ devii donator¬Ý
Ca sƒÉ devii donator de organe √Æn Rom√¢nia, trebuie nu doar sƒÉ √Ændepline»ôti o serie de condi»õii privind starea de sƒÉnƒÉtate, ci »ôi sƒÉ treci prin birocra»õia specificƒÉ Rom√¢niei.¬Ý
‚ÄûSitua»õia este complexƒÉ. √én primul r√¢nd, la cardul de sƒÉnƒÉtate, este o op»õiune care poate fi aleasƒÉ »ôi oricine poate avea posibilitatea de a alege dacƒÉ vrea sƒÉ devinƒÉ donator de organe‚Äù, ne-a explicat Andr√°s-Nagy R√≥bert.¬Ý
Legisla»õia din Rom√¢nia prevede cƒÉ acordul donƒÉrii de organe trebuie sƒÉ con»õinƒÉ »ôi un act notarial.¬Ý
‚ÄûPentru statusul de donator de organe, pacientul trebuie sƒÉ vinƒÉ la medic cu un document semnat la notar. √én afara datelor cu care vine inscrip»õionat cardul, existƒÉ o serie de informa»õii strict legate de pacient care vor fi introduse √Æn card numai dacƒÉ pacientul este de acord prin semnarea unui document prin care √Æ»ôi dƒÉ acordul. Aceste date particulare ale pacientului presupun: grupƒÉ sanguinƒÉ, RH, status donator organe (acceptul lui cu privire la donarea organelor), diagnostic medical cu risc vital, boli cronice »ôi extensii cronice‚Äù, aratƒÉ un articol publicat anul trecut √Æn ziarul Libertatea »ôi care citeazƒÉ legisla»õia din Rom√¢nia.¬Ý
Aceea»ôi sursƒÉ aratƒÉ cƒÉ: a) prelevarea de organe, ≈£esuturi ≈üi celule de origine umanƒÉ, √Æn scop terapeutic, se poate efectua de la persoane majore √Æn via≈£ƒÉ, av√¢nd capacitate de exerci≈£iu deplinƒÉ, dupƒÉ ob≈£inerea consim≈£ƒÉm√¢ntului informat, scris, liber, prealabil ≈üi expres al acestora. Se interzice prelevarea de organe, ≈£esuturi ≈üi celule de la persoane fƒÉrƒÉ capacitate de exerci≈£iu. Ca regulƒÉ (cu derogare), legea interzice prelevarea de organe, ≈£esuturi ≈üi celule de la donatori minori √Æn via≈£ƒÉ. b) consim≈£ƒÉm√¢ntul se semneazƒÉ numai dupƒÉ ce donatorul a fost informat de medic, asistentul social sau alte persoane cu pregƒÉtire de specialitate asupra eventualelor riscuri ≈üi consecin≈£e pe plan fizic, psihic, familial ≈üi profesional, rezultate din actul prelevƒÉrii; c) donatorul poate reveni asupra consim≈£ƒÉm√¢ntului dat, p√¢nƒÉ √Æn momentul prelevƒÉrii; d) prelevarea ≈üi transplantul de organe, ≈£esuturi ≈üi celule de origine umanƒÉ ca urmare a exercitƒÉrii unei constr√¢ngeri de naturƒÉ fizicƒÉ sau moralƒÉ asupra unei persoane sunt interzise; e) donarea ≈üi transplantul de organe, ≈£esuturi ≈üi celule de origine umanƒÉ nu pot face obiectul unor acte ≈üi fapte juridice, √Æn scopul ob≈£inerii unui folos material sau de altƒÉ naturƒÉ. f) donatorul ≈üi primitorul vor semna un act legalizat prin care declarƒÉ cƒÉ donarea se face √Æn scop umanitar, are caracter altruist ≈üi nu constituie obiectul unor acte ≈üi fapte juridice √Æn scopul ob≈£inerii unui folos material sau de altƒÉ naturƒÉ.¬Ý
Prima prelevare de organe din jude»õul Covasna a avut loc √Æn martie 2015. Atunci, familia unei bƒÉtr√¢ne de 76 de ani, aflatƒÉ √Æn moarte cerebralƒÉ, a acceptat donarea organelor, ceea ce a reprezentat o premierƒÉ pentru Spitalul Jude»õean ‚ÄûDr. Fogoly√°n Krist√≥f‚Äù din Sf√¢ntu Gheorghe. Interven»õia a fost fƒÉcutƒÉ de o echipƒÉ de speciali»ôti de la Bucure»ôti, printre care s-a aflat »ôi dr. Radu Zamfir, actualul director al ANT.¬Ý
Primele √ÆncercƒÉri de transplant de organe √Æn Rom√¢nia dateazƒÉ √ÆncƒÉ de la √Ænceputul secolului XX ≈üi au fost fƒÉcute de doctorul Florescu, √Æn cadrul laboratorului de chirurgie experimentalƒÉ al FacultƒÉ≈£ii de MedicinƒÉ din Bucure≈üti. Acesta a realizat mai multe transplante experimentale de rinichi, dar care nu au fost √Æncununate cu succes.¬Ý
‚Äû√én anul 1958 profesorul doctor Agrippa Ionescu realizeazƒÉ primul transplant de piele √Æntr-un cadru spitalicesc organizat, iar in anul 1962 este efectuat primul transplant de cornee. √én a doua jumƒÉtate a secolului trecut, Sergiu Duca la Cluj-Napoca ≈üi Vladimir Fluture la Timi≈üoara ≈üi Dumitru Popescu-FƒÉlticeni √ÆmpreunƒÉ cu Emil Papahagi la Spritalul de Urgen≈£ƒÉ Floreasca Bucure≈üti, efectueazƒÉ transplant experimental de ficat. Primul transplant reu≈üit al unui organ solid din Rom√¢nia la om a fost cel efectuat de Profesorul Eugeniu Proca, √Æn februarie 1980 la Spitalul Fundeni, cu ficat de la donator √Æn via≈£ƒÉ (mama receptorului)‚Äù, scrie site-ul ANT.¬Ý
P√¢nƒÉ √Æn anul 2007, √Æn Rom√¢nia au fost efectuate peste 1000 de transplante renale (√Æn centrele universitare Bucure≈üti, Cluj-Napoca, Timi≈üoara, Ia≈üi, Constan≈£a ≈üi Oradea), peste 100 de transplante hepatice √Æn Institutul Clinic Fundeni, peste 50 de transplanturi medulare, peste 30 de transplante cardiace.¬Ý
Nu doar lipsa de informare, ci »ôi convingerile religioase √Æi √ÆmpiedicƒÉ pe unii oameni sƒÉ fie de acord cu prelevarea organelor √Æn caz de moarte cerebralƒÉ. Indiferent care ar fi motivele, cert este cƒÉ √Æn timp ce pentru o parte a popula»õiei sau autoritƒÉ»õi subiectul donƒÉrii de organe este unul prea nesemnificativ, pentru al»õii este »ôansa unui nou √Ænceput.¬Ý
 covasnamedia
covasnamedia